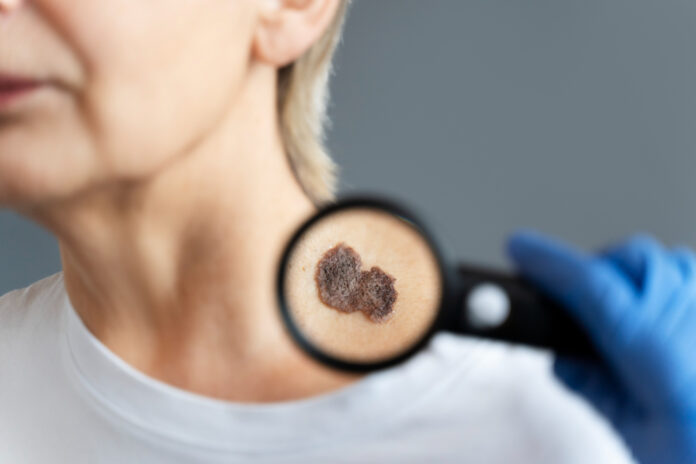
Cancerul de piele reprezintă una dintre cele mai frecvente forme de cancer în întreaga lume, iar recunoașterea precoce a semnelor și simptomelor este crucială pentru diagnosticul și tratamentul eficient.
Factori de risc și cauze ale cancerului de piele
Cancerul de piele este o afecțiune care poate avea consecințe devastatoare asupra sănătății pielii și a întregului organism. Pentru a înțelege mai bine această boală, este important să examinăm factorii de risc și cauzele care stau la baza apariției cancerului de piele.
Factorii de risc asociați cancerului de piele pot fi împărțiți în două categorii principale: factori de risc modificabili și factori de risc non-modificabili.
- Factorii de risc modificabili includ expunerea excesivă la radiațiile ultraviolete (UV) de la soare sau din alte surse, precum și utilizarea excesivă a solarului. Expunerea la UV poate provoca daune la nivelul ADN-ului celulelor pielii și poate crește riscul de dezvoltare a cancerului de piele. Alți factori de risc modificabili includ fumatul, care poate crește riscul de melanom, și un sistem imunitar slăbit, care poate fi rezultatul anumitor afecțiuni medicale sau a medicamentelor imunosupresoare.
- Pe de altă parte, factorii de risc non-modificabili sunt acele caracteristici sau condiții care nu pot fi schimbate sau controlate. Printre aceștia se numără predispoziția genetică și istoricul familial de cancer de piele. Persoanele cu un istoric familial de cancer de piele sau cu o predispoziție genetică pentru afecțiune pot avea un risc mai mare de a dezvolta cancer de piele în timpul vieții lor.
O altă cauză importantă a cancerului de piele este expunerea la radiațiile ultraviolete (UV) provenite de la soare. Expunerea prelungită și repetată la soare fără protecție poate duce la leziuni cutanate, precum arsuri solare, pete solare și keratoze actinice, care pot crește riscul de cancer de piele. De asemenea, expunerea la radiații UV de la alte surse, cum ar fi solarul, poate contribui la dezvoltarea cancerului de piele.
Un alt factor de risc important este tipul de piele al unei persoane. Persoanele cu piele deschisă la culoare, păr și ochi deschiși la culoare, precum și cu un număr mare de alunițe sau pete de piele, pot avea un risc mai mare de a dezvolta cancer de piele. De asemenea, persoanele cu antecedente de arsuri solare severe în copilărie sau adolescență pot prezenta un risc crescut de melanom în viața adultă.
Așadar, cancerul de piele poate fi influențat de o serie de factori de risc, inclusiv expunerea la radiațiile ultraviolete, istoricul familial de cancer de piele, predispoziția genetică și tipul de piele al unei persoane. Este important să conștientizăm acești factori de risc și să luăm măsuri pentru a reduce expunerea la radiațiile UV și pentru a promova sănătatea pielii noastre.
Prin educație și conștientizare, putem reduce riscul de cancer de piele și îmbunătăți starea noastră generală de sănătate.
Tipuri de cancer de piele: melanom vs. carcinom
Cancerul de piele este o afecțiune complexă, cu mai multe tipuri diferite, dintre care cele mai comune sunt melanomul și carcinomul. Aceste două tipuri de cancer de piele prezintă diferențe semnificative în ceea ce privește originea, aspectul și modul în care se dezvoltă și se tratează.
Melanomul
Melanomul este un tip de cancer de piele care își are originea în celulele numite melanocite, care sunt responsabile pentru producerea pigmentului melanină. Acest tip de cancer de piele este mai puțin frecvent decât carcinomul, dar este considerat mai agresiv și mai periculos din cauza tendinței sale de a se răspândi rapid în alte părți ale corpului.
Aspectul melanomului poate varia, dar de obicei se prezintă sub formă de alunițe sau pete pigmentate care se schimbă în timp. Semnele de avertizare ale melanomului includ asimetria, marginile neregulate, culoarea neuniformă și diametrul mai mare de 6 milimetri (regula ABCD). Este important să se monitorizeze orice schimbare a aspectului unei alunițe sau pete pigmentate și să se consulte imediat un medic dacă se observă orice modificare sau simptom suspect.
Tratamentul melanomului poate implica îndepărtarea chirurgicală a leziunii, precum și terapie țintită, imunoterapie sau chimioterapie în funcție de stadiul și severitatea cancerului.
Carcinomul
Carcinomul este cel mai comun tip de cancer de piele și poate fi împărțit în două subtipuri principale: carcinomul bazocelular și carcinomul spinocelular.
- Carcinomul bazocelular este cel mai frecvent tip de cancer de piele și își are originea în celulele bazale ale pielii. Acest tip de cancer de obicei se dezvoltă lent și rămâne localizat la nivelul pielii, având un risc scăzut de răspândire la alte organe. Aspectul carcinomului bazocelular poate varia, dar de obicei se prezintă sub formă de leziuni sau umflături cu margini translucide și centrul ulcerat sau cu cruste.
- Carcinomul spinocelular se dezvoltă din celulele scuamoase ale pielii și poate apărea pe pielea expusă la soare sau pe mucoase, cum ar fi buzele sau gura. Acest tip de cancer de piele are un risc mai mare de răspândire în alte părți ale corpului decât carcinomul bazocelular, dar rămâne în general mai localizat decât melanomul.
Tratamentul pentru carcinomul de piele poate include îndepărtarea chirurgicală a leziunii, radioterapie, chimioterapie sau terapie fotodinamică, în funcție de tipul și stadiul cancerului.
Prin urmare, melanomul și carcinomul sunt două tipuri diferite de cancer de piele, fiecare având caracteristici distinctive în ceea ce privește originea, aspectul și evoluția. Este esențial să se efectueze autoexaminări regulate ale pielii și să se consulte medicul în cazul în care se observă orice modificare sau simptom suspect, pentru un diagnostic și tratament precoce și eficient.
Citește și Alopecia – tipuri, cauze, simptome și tratament
Semne și simptome ale cancerului de piele
Semnele și simptomele cancerului de piele pot varia în funcție de tipul și stadiul afecțiunii. Este important să fiți conștiente de aceste semne pentru a putea identifica eventualele probleme și a solicita îngrijire medicală de specialitate cât mai curând posibil.
- Schimbări în aspectul alunițelor sau petelor pigmentate: Orice modificare în dimensiune, formă, culoare sau textură a unei alunițe existente poate fi un semn de cancer de piele. Unele alunițe pot deveni mai mari, pot dezvolta margini neregulate sau pot avea o suprafață neregulată sau mâncărime.
- Apariția de noi leziuni cutanate: Apariția de noi alunițe, pete pigmentate, umflături sau leziuni care nu se vindecă în decurs de câteva săptămâni poate fi un semn de cancer de piele și ar trebui evaluată de către un medic.
- Durere sau senzație de mâncărime: Unele forme de cancer de piele pot provoca senzații de durere sau mâncărime în zona afectată. Aceste simptome pot fi mai pronunțate în stadiile mai avansate ale bolii.
- Ulcerarea sau sângerarea: Leziunile cutanate care nu se vindecă sau care sângerează în mod repetat pot fi semne ale unui cancer de piele în evoluție.
- Modificări în aspectul unghiilor sau al părului: Cancerul de piele poate afecta nu numai pielea, ci și unghiile și părul de pe scalp. Modificările în textură, culoare sau grosime a unghiilor sau căderea neobișnuită a părului ar putea fi semne de cancer de piele.
- Umflături sau noduli sub piele: Unele forme de cancer de piele, cum ar fi carcinomul bazocelular sau carcinomul spinocelular, pot apărea sub piele ca umflături sau noduli, care pot fi sensibile la atingere.
Este important să rețineți că nu toate schimbările cutanate sunt semne de cancer de piele, dar este esențial să fiți vigilente și să consultați un medic dacă observați orice modificare sau simptom suspect. Diagnosticarea și tratamentul precoce pot face o diferență semnificativă în evoluția cancerului de piele și în prognosticul pe termen lung al pacientului.
Diagnostic și evaluare precoce a cancerului de piele
Diagnosticul și evaluarea precoce a cancerului de piele sunt fundamentale pentru tratamentul eficient și pentru îmbunătățirea prognosticului pacientului. Există mai multe metode și tehnici utilizate pentru diagnosticul și evaluarea cancerului de piele, inclusiv autoexaminarea, examinarea clinică de către medic și teste suplimentare de diagnostic.
- Autoexaminare: Autoexaminarea regulată a pielii este un aspect crucial al evaluării precoce a cancerului de piele. Pacienții ar trebui să-și inspecteze pielea în mod regulat pentru a detecta orice schimbare a aspectului alunițelor, petelor pigmentate sau a altor leziuni cutanate. Este recomandat să urmați ghiduri și să fiți atente la semnele de avertizare, cum ar fi asimetria, marginile neregulate, culoarea neuniformă și diametrul mai mare de 6 milimetri.
- Examinarea clinică de către medic: Pentru o evaluare mai detaliată și precisă a leziunilor cutanate suspecte, este recomandat să consultați un medic sau un dermatolog. Medicul va examina pielea și va evalua leziunile cutanate în funcție de aspectul lor, dimensiune, formă și alte caracteristici. Dacă medicul consideră că o leziune este suspectă, poate recomanda efectuarea unor teste suplimentare pentru diagnostic, cum ar fi biopsia.
- Biopsia: Biopsia este o procedură în care se prelevează o mică bucată de țesut din leziunea cutanată suspectă pentru a fi examinată la microscop în laborator. Această procedură este esențială pentru confirmarea diagnosticului de cancer de piele și determinarea tipului și stadiului afecțiunii. Pe baza rezultatelor biopsiei, medicul poate stabili planul de tratament adecvat pentru pacient.
- Imagistica medicală: În unele cazuri, medicul poate recomanda efectuarea unor teste de imagistică medicală, cum ar fi tomografia computerizată (CT), rezonanța magnetică (RMN) sau ultrasonografia, pentru a evalua extinderea cancerului de piele și pentru a detecta eventuale metastaze la alte organe.
- Monitorizarea și evaluarea continuă: După diagnosticarea cancerului de piele și inițierea tratamentului, este importantă monitorizarea și evaluarea continuă a pacientului pentru a urmări evoluția afecțiunii și pentru a detecta eventuale recidive sau complicații. Pacienții ar trebui să urmeze recomandările medicului și să efectueze consultări regulate pentru a asigura o gestionare corespunzătoare a cancerului de piele.
Diagnosticul și evaluarea precoce a cancerului de piele sunt esențiale pentru un tratament eficient și pentru îmbunătățirea prognosticului pacientului.
Prin autoexaminare regulată, examinare clinică de către medic și efectuarea de teste suplimentare, este posibil să se detecteze și să se trateze cancerul de piele în stadii incipiente, când șansele de recuperare sunt mai mari.
Evoluția cancerului de piele: de la stadiile incipiente la cele avansate
Cancerul de piele poate evolua de la stadii incipiente, localizate la nivelul pielii, până la stadii avansate, în care afecțiunea s-a răspândit în alte părți ale corpului. Evoluția cancerului de piele poate fi influențată de tipul de cancer de piele, precum și de factori individuali, cum ar fi vârsta pacientului, starea generală de sănătate și răspunsul la tratament.
- Stadiile incipiente: În stadiile incipiente, cancerul de piele poate fi localizat la nivelul pielii și poate fi tratat cu succes prin proceduri chirurgicale sau alte modalități de tratament localizate. La aceste stadii, leziunile cutanate pot fi mici și localizate, iar riscul de răspândire la alte părți ale corpului este scăzut.
- Stadiile intermediare: Pe măsură ce cancerul de piele avansează, leziunile cutanate pot deveni mai mari sau mai profunde și pot răspândi la țesuturile din apropiere, cum ar fi mușchii, nervii sau vasele de sânge. În aceste stadii, tratamentul poate implica îndepărtarea chirurgicală a leziunii, radioterapie sau alte terapii locale sau sistemice, în funcție de severitatea afecțiunii.
- Stadiile avansate: În stadiile avansate, cancerul de piele s-a răspândit la alte organe sau țesuturi din corp, ceea ce poate duce la complicații grave și la un prognostic mai rezervat. Metastazele pot apărea la ganglionii limfatici, ficat, plămâni, oase sau alte organe, ceea ce necesită un tratament agresiv, cum ar fi chimioterapia, imunoterapia sau terapia țintită. În aceste stadii, scopul tratamentului poate fi de a controla boala și de a îmbunătăți calitatea vieții pacientului, în loc de vindecare completă.
- Tratament paliativ: Pentru pacienții cu cancer de piele în stadii avansate sau metastatice, tratamentul paliativ poate fi o opțiune pentru a controla simptomele și a îmbunătăți calitatea vieții. Tratamentul paliativ poate include gestionarea durerii, gestionarea efectelor secundare ale tratamentului și îngrijirea suportivă pentru pacient și familia sa.
Evoluția cancerului de piele poate fi variabilă, iar tratamentul și prognosticul pot depinde de stadiul și severitatea afecțiunii. Este important să se efectueze o evaluare și un diagnostic precoce pentru a interveni în stadiile incipiente ale cancerului de piele și pentru a maximiza șansele de recuperare și supraviețuire a pacientului.
Citește și Zona Zoster: Cauze, Simptome și Tratament
Tratamente și opțiuni de gestionare pentru cancerul de piele
Tratamentul și gestionarea cancerului de piele pot varia în funcție de tipul și stadiul afecțiunii, precum și de starea generală de sănătate a pacientului. Există mai multe opțiuni de tratament disponibile, care pot fi utilizate singure sau în combinație, în funcție de necesități și de recomandările medicului.
- Chirurgia: Chirurgia este o opțiune frecventă de tratament pentru cancerul de piele și poate fi utilizată pentru îndepărtarea leziunilor cutanate suspecte sau a țesutului afectat. Procedurile chirurgicale pot include excizia chirurgicală simplă, excizia cu margini largi sau chiar îndepărtarea ganglionilor limfatici afectați în cazul metastazelor.
- Radioterapia: Radioterapia implică utilizarea radiațiilor ionizante pentru a distruge celulele canceroase și a reduce dimensiunea tumorii. Este adesea utilizată în combinație cu chirurgia sau ca tratament principal în cazurile în care intervenția chirurgicală nu este posibilă sau eficientă.
- Terapia fotodinamică: Terapia fotodinamică implică utilizarea unei substanțe fotosensibilizatoare care este aplicată pe piele și apoi activată cu lumină pentru a distruge celulele canceroase. Este adesea utilizată pentru tratamentul carcinomului bazocelular și a unor forme superficiale de carcinom spinocelular.
- Imunoterapia: Imunoterapia utilizează sistemul imunitar al pacientului pentru a combate cancerul. Aceasta poate include utilizarea de medicamente care stimulează sistemul imunitar pentru a ataca celulele canceroase sau blocarea unor mecanisme care permit celulelor canceroase să evite detectarea de către sistemul imunitar.
- Terapia țintită: Terapia țintită implică utilizarea de medicamente care vizează anumite mutații genetice sau proteine specifice găsite în celulele canceroase. Aceste medicamente pot bloca creșterea și diviziunea celulară anormală și pot ajuta la controlul creșterii tumorale.
- Chimioterapia: Chimioterapia implică utilizarea de medicamente chimioterapeutice pentru a distruge celulele canceroase. Este adesea utilizată în cazurile de cancer de piele în stadii avansate sau metastatice, dar poate fi asociată cu efecte secundare importante.
Este esențial să discutați cu medicul dumneavoastră despre opțiunile de tratament disponibile și despre avantajele și dezavantajele fiecărei opțiuni în contextul specific al afecțiunii dumneavoastră. Un plan de tratament personalizat poate fi elaborat pentru a maximiza șansele de recuperare și a îmbunătăți calitatea vieții.
De asemenea, este important să primiți sprijin emoțional și să urmați recomandările medicului pentru a face față diagnosticului și tratamentului cancerului de piele.
Prevenirea cancerului de piele: sfaturi și măsuri de protecție solară
Prevenirea cancerului de piele este esențială pentru menținerea sănătății pielii și reducerea riscului de dezvoltare a acestei afecțiuni grave. Iată câteva sfaturi și măsuri de protecție solară pe care le puteți lua pentru a vă proteja împotriva cancerului de piele:
- Evitați expunerea excesivă la soare: Limitați timpul petrecut în soare, în special în intervalul orar 10:00 – 16:00, când radiațiile ultraviolete (UV) sunt cele mai puternice. Încercați să stați în umbră atunci când este posibil și să evitați expunerea directă la soare.
- Utilizați produse de protecție solară: Aplicați un strat generos de cremă de protecție solară cu un factor de protecție solară (SPF) de cel puțin 30, cu cel puțin 15-30 de minute înainte de expunerea la soare. Reaplicați la fiecare două ore sau mai des, mai ales după înot sau transpirație excesivă.
- Acoperiți-vă pielea: Purtați haine lejere, de culoare deschisă și cu o textură densă pentru a proteja pielea împotriva radiațiilor UV. De asemenea, purtați o pălărie cu boruri late pentru a proteja fața, gâtul și urechile.
- Purtați ochelari de soare: Investiți în ochelari de soare de calitate cu protecție împotriva radiațiilor UVA și UVB pentru a proteja ochii de efectele dăunătoare ale soarelui.
- Evitați mersul la solar: Evitați expunerea la solare de bronzare, deoarece aceasta poate crește semnificativ riscul de cancer de piele.
- Efectuați autoexaminări regulate: Verificați-vă pielea în mod regulat pentru a observa orice schimbare sau apariție de noi leziuni cutanate. Dacă observați orice modificare suspectă, consultați imediat un medic.
- Consultați un dermatolog: Programați examinări regulate ale pielii cu un dermatolog pentru a detecta precoce eventualele leziuni cutanate suspecte și pentru a beneficia de recomandări personalizate de protecție solară și de gestionare a riscului.
- Fiți atente la medicamente și substanțe fotosensibilizatoare: Unele medicamente și substanțe chimice pot crește sensibilitatea pielii la soare și riscul de arsuri solare și cancer de piele. Fiți conștiente de aceste riscuri și consultați medicul sau farmacistul pentru mai multe informații.
Prin adoptarea unui stil de viață sănătos și a unor măsuri de protecție solară adecvate, puteți reduce semnificativ riscul de cancer de piele și vă puteți bucura de o piele sănătoasă și protejată împotriva efectelor dăunătoare ale soarelui.
Este important să luați în serios prevenirea cancerului de piele și să încurajați și pe cei din jurul dumneavoastră să facă același lucru pentru sănătatea pielii lor.
Impactul psihologic și social al diagnosticului de cancer de piele
Diagnosticul de cancer de piele poate avea un impact semnificativ asupra vieții psihologice și sociale a unei persoane. Acesta poate genera o serie de emoții și provocări cu care pacienții se pot confrunta pe parcursul tratamentului și în perioada post-tratament.
- Anxietate și stres: Diagnosticul de cancer de piele poate declanșa niveluri ridicate de anxietate și stres în rândul pacienților, din cauza incertitudinii viitorului și a temerii de tratament și de evoluția bolii.
- Depresie: Pacienții cu cancer de piele pot experimenta simptome de depresie, cum ar fi tristețea, lipsa de motivație și pierderea interesului pentru activitățile pe care le-au apreciat în trecut.
- Stigmatizare și stres social: Unele persoane pot experimenta stigmatizarea și stresul social asociat cu diagnosticul de cancer de piele, deoarece boala este adesea asociată cu expunerea la soare și comportamentele de stil de viață.
- Impactul asupra relațiilor interpersonale: Diagnosticul de cancer de piele poate afecta relațiile interpersonale, inclusiv relația cu partenerul, familia și prietenii. Schimbările în rutina zilnică și nevoia de suport emoțional pot afecta dinamica relațiilor interpersonale.
- Stigma și aspectul fizic: Tratamentul cancerului de piele poate implica intervenții chirurgicale care pot modifica aspectul fizic al unei persoane, ceea ce poate duce la probleme de imagine de sine și stigmatizare.
- Calitatea vieții: Diagnosticul și tratamentul cancerului de piele pot afecta calitatea vieții unei persoane, din cauza efectelor secundare ale tratamentului, a dificultăților financiare și a problemelor de sănătate emoțională.
Este important ca pacienții cu cancer de piele să primească sprijin emoțional și social adecvat pe parcursul diagnosticului și tratamentului. Aceasta poate include participarea la grupuri de suport, consiliere individuală sau de cuplu și sprijin din partea familiei și a prietenilor. În plus, este important să se acorde atenție sănătății emoționale și să se ceară ajutor profesional atunci când este nevoie.
Prin gestionarea adecvată a aspectelor psihologice și sociale, pacienții pot face față mai bine diagnosticului și tratamentului cancerului de piele și pot îmbunătăți calitatea vieții pe termen lung.
Îngrijire și suport pe termen lung pentru pacienții cu cancer de piele
Îngrijirea și suportul pe termen lung pentru pacienții cu cancer de piele sunt esențiale pentru a gestiona aspectele fizice, emoționale și sociale ale bolii și pentru a îmbunătăți calitatea vieții pe termen lung. Iată câteva aspecte ale îngrijirii și suportului pe termen lung pentru acești pacienți:
- Monitorizarea regulată și consultări de urgență: Pacienții cu cancer de piele trebuie să fie supuși unor examene și teste regulate de monitorizare pentru a detecta eventuale recidive sau complicații. De asemenea, este important să se ceară ajutor medical imediat în cazul în care apar simptome noi sau modificări ale pielii.
- Promovarea sănătății pielii: Pacienții ar trebui să primească sfaturi și recomandări pentru îngrijirea adecvată a pielii, inclusiv utilizarea de creme hidratante, evitarea expunerii prelungite la soare și controlul regulat al leziunilor cutanate.
- Sprijin emoțional și psihologic: Pacienții cu cancer de piele ar trebui să aibă acces la servicii de consiliere și suport emoțional pentru a face față aspectelor psihologice ale bolii. Participarea la grupuri de suport și consilierea individuală pot oferi un mediu sigur pentru exprimarea emoțiilor și împărtășirea experiențelor cu alți pacienți și supraviețuitori.
- Reabilitare și terapie fizică: Pentru pacienții care au suferit intervenții chirurgicale sau tratamente care au afectat mobilitatea sau funcționarea fizică, terapia fizică și reabilitarea pot ajuta la restabilirea funcției și la îmbunătățirea calității vieții.
- Gestionarea efectelor secundare: Tratamentul cancerului de piele poate avea efecte secundare semnificative, cum ar fi durerea, oboseala, probleme gastro-intestinale și modificări ale pielii. Pacienții ar trebui să primească informații și suport pentru gestionarea acestor efecte secundare și pentru îmbunătățirea confortului și bunăstării lor.
- Educație și informare: Este important ca pacienții și familiile lor să fie bine informați despre afecțiunea lor și despre opțiunile de tratament și îngrijire. Educația și informarea pot ajuta la luarea deciziilor și la gestionarea eficientă a bolii.
Îngrijirea și suportul pe termen lung pentru pacienții cu cancer de piele sunt esențiale pentru gestionarea bolii și pentru îmbunătățirea calității vieții pe termen lung. Prin accesul la servicii de îngrijire holistică și suport emoțional, pacienții pot face față mai bine provocărilor asociate cu cancerul de piele și pot îmbunătăți rezultatele și supraviețuirea pe termen lung.
Citește și Vitiligo: Cauze, Simptome și Evoluție
Cancerul de piele poate avea un impact semnificativ asupra calității vieții și sănătății generale a unei persoane, însă recunoașterea semnelor precoce și accesul la tratament pot face o diferență majoră în evoluția bolii. În concluzie, este esențial să ne protejăm pielea de expunerea excesivă la soare, să efectuăm autoexaminări regulate și să consultăm medicul în cazul în care observăm orice schimbare suspectă. Prin conștientizare și educație, putem reduce impactul cancerului de piele și îmbunătăți sănătatea pielii noastre și a comunității în ansamblu.